
不眠症と不眠治療を考える
入眠剤・抗不安薬処方を見直す
<<潮流の変化が始まる>>
厚生労働省の方針で、平成31年4月から、入眠剤(睡眠導入剤、精神安定剤を含む)の処方が難しくなります。難しくなるという表現は正しくないかもしれませんが、少なくとも毎月30日分ずつ処方を受けてきたハルシオン(マイスリー 或いは デパス 或いは レンドルミン等)をそのまま継続的に処方する事に、厚生労働省がストップを、注意を喚起し始めました。我々処方医に対して継続的な処方は見直して下さい。投与量、服用方法を考え直して下さいと表明し始めました。風向きが変わり始めました。
註
厚生労働省・高齢者医薬品適正使用検討会の高齢者医薬品適正使用ガイドライン作成ワーキンググループが平成30年2月に了承した「高齢者の医薬品適正使用の指針(総論編)」案においても、BZ系薬は「過鎮静、認知機能の悪化、運動機能低下、転倒、骨折、せん妄などのリスクを有しており、高齢者に対して特に慎重な投与を要する薬剤」と注意が喚起されている。
不安の症状または、不眠の症状に対するベンゾジアゼピン系薬剤(ハルシオン・デパス・レンドルミン等)の処方については、2018年4月以降の処方を対象として、1年以上連続して同一の成分を1日あたり同一量で処方した場合に処方料・処方箋に減算規定が設けられます。
見直しの風潮は数年前からありました。ベンゾジアゾピン系の薬剤は副作用が多い。長期服用は問題がある。非ベンゾジアゾピン系の薬剤(アモバン・マイスリー・ルネスタ)ならば副作用がより少ない。こちらに移行すべきだという議論が始めりました。しかし共にGABA賦活剤(GABA受容体作動薬)である事には違いないので、大差ないと思います。
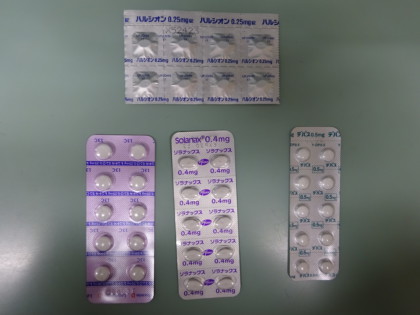
ベンゾジアゾピン系薬剤 上段 ハルシオン 0.25MG 下段左から レンドルミン0.25Mg・ソラナックス0.4Mg・デパス0.54Mg
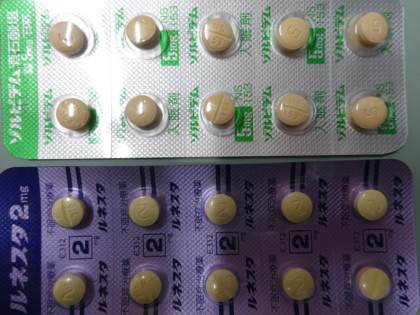
非ベンゾジアゾピン系薬剤 上からゾルビデム5MG(マイスリーのジェネリック) ルネスタ2mg
註
脳の興奮を抑えるGABA(ガンマアミノ酪酸)という神経伝達物質の働きを促すことによって、脳の活動を休ませて眠りへと導きます。脳の20-30%はこの神経伝達物質に支配されている。お薬の構造から「ベンゾジアゼピン系睡眠薬」と「非ベンゾジアゼピン系睡眠薬」に分けられ、不眠症の症状や患者さんの生活状況などの背景に応じて使い分けられています。
<<私のこれまでの立場>>
私自身は不眠症ではありません。寝られない事はありますが、翌日は充分不足分を取り返しているのでその事で悩む事はありません。その一方で、不眠に悩む患者さんが沢山いる事も、そしてその患者さん達の「眠られない」事に対する苦しみも十分に理解してきたつもりです。そして、その理解の上で少量の入眠剤を投与してきたつもりです。
不眠症であることは、ADLを大きき阻害する因子です。解決策が見つけられないままに悩み続けると、「うつ状態」に陥りがちです。「寝付けない」「途中で眼が覚めると寝られない」「4時過ぎに眼が覚めてしまう」という訴えが高じると精神的にかなり追い詰められてしまい「不安神経症」「パニック障害」の引き金にもなります。又、「うつ病」と診断された患者さんの多くは不眠症状に悩まされています。不眠に悩む患者さんに軽いベンゾジアゾピン系の入眠剤を投与して治療する事は合目的的で妥当な治療です。
が、WHOが指摘するように日本はベンゾジアゾピン系薬剤の処方料が諸外国に比べて抜きんでて多い。早急に対策をすべきである。副作用として高齢者では転倒の危険性が高い。薬物への依存性が高い。長期間使用する事により服用量が漸増する。最近では認知症を引き起こしやすいとも言われ始めている(このことに関しては反論も多い。意見は半・半である)。
日本の医師はその事に対して無神経質すぎた。ベンゾジアゾピン系薬剤が積極的に勧められない薬剤である事は十分承知しているが、それを必要としている患者さんも沢山いる事も事実である。寝られない!寝られないと言って一晩中モンモンとして過ごすより、睡眠導入剤でぐっすり寝た方がよほど体にも精神にも影響が少ない。眠られなかった朝は、機嫌が悪いし、「寝られんかった。夕べは・・・」で1日が、始まります。
そんなのイヤだね。「良く寝た」という爽やかな気分で目覚めたい」ですよね。
その想いが先に立っていた。今は睡眠障害で悩む事はないが、そんな折には即座に入眠剤を服用するつもりだった。
極論をすれば「必要悪だ」という認識です。
註
それでも、ベルソムラ(筑波大学の柳沢先生が発見された脳内の覚醒物質オレキシンの受容体拮抗薬)は、苦手ですね。眠けが残る。悪夢を見る。マイスリー5MGがすんなりすっきりです。
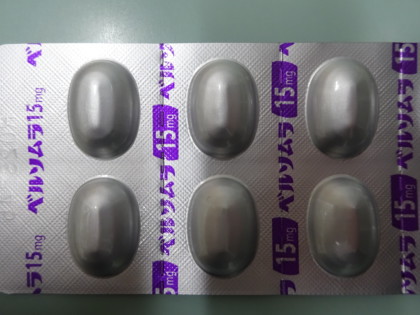
オレキシン受容体拮抗薬のベルソムラ15Mg
<<今後のあるべき治療法を模索>>
私は、現在ある安価で効果のある入眠剤の有用性を支持しながらも、世界の医学者が是正すべきであるという指摘には従うべきだと思います。そんな世界の流れに従うべきです。
こんな時、これまでは「日本特殊論」が顔を出す事がありました。それは間違いだと思います。とは言うものの、入眠剤を常用して有意義な生活を送っている患者さんから、お薬を取り除くのは一筋縄ではいきません。どんな方法があるのか講演会にも出席して探してみました。沢山の専門家の意見を拝聴して私なりに導き出した離脱方法はこんなところです。
1.コンパクトな睡眠を
不適切な生活習慣が不眠症の維持要因であることを認識
その習慣を変えると不眠症の改善に繋がる
2.8時間睡眠にとらわれない。
70歳台 平均睡眠時間 6時間
3. 眠い時だけベットへ
(ベットは眠る為にだけ使用 もう一つ利用する機会があるが割愛です。)
眠けを充分に溜めてベットに入る
IN BED TIMEは睡眠時間+15分を目標
(睡眠)/(ベットにいる時間)=90%を目指す
’’枕元で本を読む’’とか’’テレビを見ながら寝る’’習慣を止める
4.寝られない時は別の部屋で気分転換
布団の中で寝返りをして時間を過ごさない
5.起床時間は一定に
休日(日曜日)の寝だめはやめる
6.パワーナップの勧め
昼食後20-30分の昼寝 場所は選びませんが横にならない
アメリカではIT産業などで推奨されている
夕(食後)寝は止めましょう
7.入眠剤の服用は入床時間の15分前にしましょう
8.眠りが浅い時には、意識的に「遅寝・早起き」をしましょう
色々書きましたが、手始めにこんなふうにしてみて下さい
A.現在不眠症状に悩まされている方(薬は服用していない)
睡眠日誌で現状を把握して貰い
「先ずは、1時間遅く寝てみて下さい」
「早寝・早起きは健康によい」は小児期の標語
エーザイ株式会社からのパンプレットを借用
B.現在睡眠薬を服用しているが不眠症状が続く方は
計画的な睡眠を1週間試す
眠けを溜めて(眠たくなって)から就床し(ベットに入り)、睡眠薬も就床直前(15分前)に服用する。
先ずは、1時間遅く(大切!!)寝てみて下さい。
一週間もすれば、不眠症状が改善してくる。
就床時間を1時間減らすことが不眠症の改善に繋がるとは考えいない人が多い。
(ここが大きなポイントです)

エーザイ株式会社からのパンフレットを借用
註
あちらこちらの講演会からの資料を拝借しております。
C.睡眠に関する質問箱
1.寝る前のお酒は
アルコールでは寝られません。必ず途中覚醒をします。又深い睡眠が少なく良眠ではありません。
アルコールは「大好きなビール・お酒」の嗜好品として飲んで下さい。決して寝るために飲まないで下さい。
アルコール依存症になりかねません。
2.布団の中でテレビを見ながら寝るのは?
テレビのチャンネルを握って寝てしまうとか本を読みながら寝る、深夜ラジオを聞きながら寝るというのは
お薦めしません。
床は寝るところだと決めて下さい。寝ている時間/床にいる時間=0.9がベストです。
理想に近い睡眠です。床に入ったら10分から15分で寝入るぐらいが理想です。
夜中に眼が覚めてしまったら、ベットからで、気分転換にテレビを見、本を読み、ラジオを聴きしましょう。
3.体は冷やしてから寝る、それとも温まってから寝る どちらが良いのですか?
皮膚温が上がって深部体温が下がって、眠けが襲ってくる。
どんなメカニズムかを説明するとこんなところです。
<<睡眠と体温>>
深部体温が下がると眠たくなる。・・大原則
赤ちゃんが眠る時に体中がぽかぽかと暖かくなるのはラジエター作用なのです。暖かくすると眠くなるのではなくて、体から放熱して(皮膚温を昇げる)眠りに入ろうとしているのだ。だから、寝付く時はチョット寒い方が良い。
朝起きる時は暖かい方が良い。
深部体温が上がって眼が覚める。外気温が暖かい方がすっきりと眼が覚める。寝起きが良い。特に、冬は朝方タイマーで部屋を暖めるといいでしょう。
ぬるめの湯は自律神経のうち副交感神経を優位にし、心身がリラックスして眠りにつきやすくなります。体が温まって末梢血管が広がると、手足からの熱放散がスムーズになり、深部体温を下げやすくし、質のよい睡眠が得やすくなります。
熱いお湯に入るのは睡眠には良くない。
皮膚温が上がって(普通でも夜は皮膚温が上がる。)深部体温が下がって、眠けが襲ってくる。冷え性の人は皮膚温が上がらないので、深部体温が下がらない→ 不眠
平成31年01月31日 脱稿
追記
この不眠症は所謂、有り触れた不眠症を対象としています。「ムズムズ脚症候群(レストレス・レッグ症候群)」とか「うつ病」「統合失調症」の不眠の方を対象とはしていません。
